Хирургическая помощь при экстрофии мочевого пузыря оказывается бесплатно по полису ОМС в Москве. Узнать о возможностях планового лечения в одной из городских больниц Москвы можно, оставив заявку на сайте проекта мсз.рф или позвонив по телефону горячей линии проекта «Москва – столица здоровья»: +7 (495) 587-70-88.

Экстрофия мочевого пузыря — редкая врожденная патология, при которой мочевой пузырь оказывается у ребенка не внутри организма, как должно быть, а снаружи. К счастью, данная патология поддается хирургической коррекции. И в нашей стране есть центр, где к решению этой проблемы подошли с максимальной ответственностью. Речь о Центре экстрофии и урогенитальных реконструкций (ЦЭУР) в клинике доктора Л. М. Рошаля - Научно-исследовательском институте неотложной детской хирургии и травматологии г. Москвы. Об этом центре и патологии, на которой он специализируется, рассказал его руководитель Василий Викторович Николаев, ведущий эксперт в области тазовой хирургии детского возраста в РФ, детский хирург высшей квалификации, уролог-андролог, главный научный сотрудник НИИ НДХиТ, доктор медицинских наук, профессор, член международных ассоциаций детских хирургов (EUPSA), детских урологов (ESPU) и Европейской ассоциации урологов (EAU).
Какова была необходимость создания такого центра и есть ли аналоги подобных клиник в РФ?
Доказано, что накопление опыта лечения сложных и редких врожденных заболеваний позволяет глубже изучить проблемы и разработать более совершенные методы лечения. В этом причина создания центров передового опыта в развитых странах и смысл создания нашего центра. Аналогов нашего центра в клиниках Департамента здравоохранения г. Москвы пока нет.
Ваша идея создания ЦЭУР, насколько нам известно, возникла не на пустом месте. Поделитесь предысторией его образования.
ЦЭУР возник из практики нашей работы со сложным и многократно оперированными пациентами с редкими патологиями урогенитальной сферы и самыми сложными пороками тазовых органов. Так сложилось, что лечение детей с нерешенными проблемами очень востребовано, но родители пациентов часто не могут найти компетентного специалиста после ряда безуспешных операций. По этой проблеме мы объединили усилия с одним из лучших российских урогенитальных детских хирургов Деминым Никитой Валерьевичем и за несколько лет усовершенствовали технику операций и заложили серьезный фундамент для дальнейшего развития методов хирургического лечения урогенитальных патологий у детей и самого сложного заболевания в детской урологии и андрологии — комплекса экстрофии-эписпадии.

Расскажите об этом подробнее. Что представляет собой экстрофия мочевого пузыря?
Термин «экстрофия» переводится с греческого языка как «выворот». Речь идет о врожденной аномалии развития мочеполовой системы, когда передняя стенка мочевого пузыря не сформирована, в результате чего мочевой пузырь представлен мочепузырной пластиной (ее еще называют мочевой площадкой), растянутой между широко расположенными лонными косточками. Соответственно, у ребенка наблюдается тотальное недержание мочи, отсутствует процесс мочеиспускания, так как моча не скапливается в мочевом пузыре, а изливается наружу. К счастью, данная патология поддается хирургической коррекции, вот только соглашаться на операцию сразу после рождения малыша не стоит.
Этот дефект возникает у плода в эмбриональном периоде между 6-й и 8-й неделями беременности. У детей с экстрофией данный дефект не закрывается, и они появляются на свет с «вывернутым» наружу мочевым пузырем, что внешне напоминает грыжу.
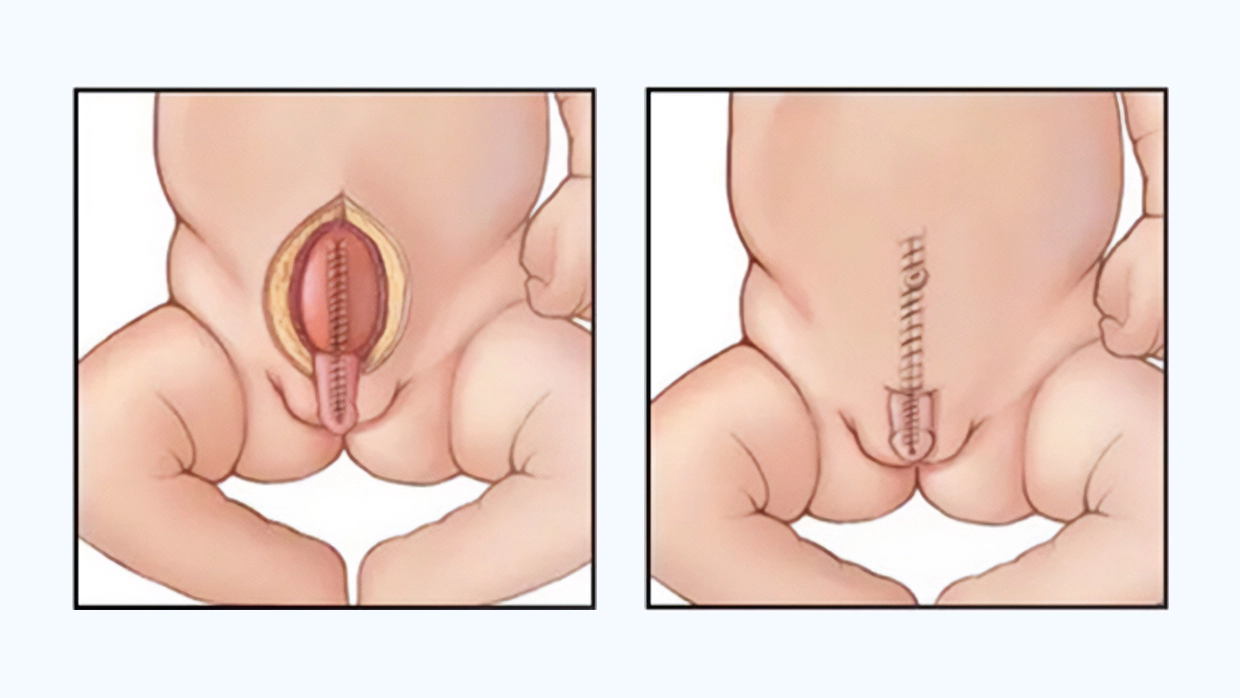
Симптомы экстрофии нельзя спутать ни с чем. Мочевой пузырь имеет не форму шара, как должно быть в норме, а представляет собой пластинку, покрытую слизистой оболочкой, чьи края сращены с передней брюшной стенкой. У такого младенца будет наблюдаться тотальное недержание мочи через отверстия мочеточников, расположенных внизу мочепузырной пластинки.
Патологию всегда сопровождают сопутствующие дефекты: у мальчиков укорочен и искривлен половой член (эписпадия), а у девочек наблюдается смещение влагалища кпереди, клитор расщеплен на две части, и нет передней спайки между половыми губами.
Как часто встречается данная патология?
К счастью, это происходит крайне редко: на 30–40 тысяч родов приходится всего один случай появления ребенка с экстрофией. Мальчики подвержены этому заболеванию в 1,5–2 раза чаще, чем девочки.
Механизм возникновения патологии до сих пор до конца не изучен. Основной причиной считается генетическая предрасположенность.
Риск рождения в одной семье второго ребенка с экстрофией не превышает 1 %.

Как и когда о заболевании ребенка может узнать будущая мама? Возможна ли какая-то профилактика экстрофии?
На сроке 20–24 недели беременности во время проведения повторных УЗИ уже можно диагностировать экстрофию у плода. Однако в ряде случаев, когда ребенок повернут боком или спинкой, это не представляется возможным. Возможность выявить экстрофию внутриутробно по данным УЗИ не превышает 25 %.
К сожалению, как-то предвидеть и предупредить рождение ребенка с этим пороком тоже нельзя. Если раньше еще рассматривали гипотезу о том, что на вероятность возникновения экстрофии могут влиять агрессивные факторы внешней среды (например, работа на вредном производстве), то сейчас от нее отказались в пользу генетической теории происхождения заболевания и патологии клоакальной мембраны.
Выявление экстрофии мочевого пузыря во время скрининга не является абсолютным показанием для прерывания беременности!
Чем опасна экстрофия мочевого пузыря для ребенка?
Это тяжелое заболевание, влекущее за собой комплекс осложнений. Так, на мочевой площадке в результате постоянного механического раздражения (салфетками или памперсами) со временем появляются полипы.
Далее, после закрытия мочевого пузыря, возникают мочевые инфекции, может пострадать функция почек.
Частота пузырно-мочеточникового рефлюкса (заброс мочи вверх по мочевыделительным каналам) при экстрофии наблюдается в более чем 80 % случаев. Соответственно, высока частота пиелонефрита. Поэтому главное для жизни ребенка — сохранить функцию почек.
И, конечно, само по себе недержание мочи представляет огромную проблему для социализации ребенка.
Можно ли устранить дефект мочевого пузыря, половых органов и восстановить функцию удержания мочи при экстрофии?
В этом вопросе заключается вся суть нашего разговора. Заболевание лечится исключительно хирургическим путем. Сделать ребенка полноценным можно в результате нескольких этапов хирургического лечения, но лишь в самых опытных руках. Причем опыт обязательно должен быть положительным, так как результаты лечения в большинстве клиник не выдержали проверки временем.
К счастью, пройдя длинным путем поисков решений проблем детей, страдающих от экстрофии и эписпадии, специалисты Центра экстрофии и урогенитальных реконструкций НИИ НДХиТ могут гарантировать успешное устранение недержания мочи и дефектов внешнего вида мочеполовых органов у абсолютного большинства детей.
Вы отметили, что сразу после рождения малыша с экстрофией лучше не проводить хирургическое лечение. В каком возрасте показана операция по закрытию мочевого пузыря?
Действительно, если раньше прооперировать ребенка с экстрофией старались в первые дни жизни, то сегодня подобный подход во многих мировых центрах считается нецелесообразным из-за тяжелого и длительного послеоперационного периода, большого количества осложнений и рецидивов экстрофии примерно у трети новорожденных. В результате многим младенцам необходимы дополнительные операции по исправлению осложнений. Новый мировой тренд — отсроченное хирургическое лечение через 3–5 месяцев после рождения.
Как проводится хирургическое лечение экстрофии?
Оперативное лечение проходит в несколько этапов. Первый этап — операция по первичному закрытию мочевого пузыря.
Операцию выполняют в 3–5 месяцев жизни ребенка. До этого мочепузырную пластинку закрывают обычной пищевой пленкой, в которой проколоты дырочки. Задача родителей — тщательно ухаживать за мочепузырной пластинкой, не допуская ее раздражения от прямого контакта с памперсами.
Суть хирургического вмешательства сводится к формированию полноценного мочевого пузыря с помощью собственной ткани мочепузырной и уретральной пластинки ребенка.
Операция проходит открытым способом, под общим наркозом и длится примерно 3 часа. Мочевой пузырь с начальным отделом уретры помещается на свое нормальное место — в полость таза. Передняя брюшная стенка над ним закрывается. По показаниям проводится сближение лонных косточек. Для выведения мочи устанавливается катетер. После заживления операционной раны ребенок выписывается домой. Как правило, это происходит через две недели. Удаляют катетер обычно через 3–4 недели после операции.
Эффективность закрытия мочевого пузыря нашими специалистами 100 %. Есть всего 3 отчета в мировой научной литературе о таких результатах. Наш один из них!
Мы работаем командой специалистов по экстрофии и реконструктивной урологии, совместно решая все проблемы. В результате ребенок с экстрофией всегда находится под нашим наблюдением и в клинике, и даже дистанционно. Родители регулярно присылают отчеты и регулярно приезжают на консультации и обследование.
Существует так называемая маленькая мочепузырная пластина. Что это такое?
Дети с маленькой мочепузырной пластинкой относятся к особенно сложным пациентам, так как обычно подобные случаи тяжелее всего поддаются хирургической коррекции. Связано это с тем, что такой мочевой пузырь даже после закрытия не растет и не развивается. В мире эта проблема до сих пор считается неразрешимой, и в большинстве случаев рекомендуется полное удаление мочевого пузыря у ребенка. Но не у нас!
Большим нашим достижением стала разработка эффективной методики закрытия малой (менее 3 см) нерастущей мочепузырной пластинки. Наша методика показала очень хороший результат. У всех прооперированных нами до 3 лет маленьких пациентов с использованием оригинальной техники отмечался рост мочевого пузыря, как и у детей со средними и большими пластинами.
Вы сказали, что хирургическое лечение экстрофии проходит в несколько этапов. Что происходит, когда удалось закрыть мочевой пузырь и вернуть его в анатомически правильное место?
В возрасте 9–18 месяцев мальчикам проводится формирование полового члена, или, другими словами, хирургическое лечение эписпадии. Это сложные операции, и для достижения хорошего результата нужен высший уровень владения методами урогенитальной хирургии.
Своей методикой формирования полового члена при экстрофии мы недавно поделились с коллегами, опубликовав статью в престижном международном журнале.
Нередко выполняются и операции по устранению пузырно-мочеточникового рефлюкса. Ребенку подбирают индивидуальный длительный курс лечения, направленный на увеличение емкости мочевого пузыря. Прием специальных препаратов класса холинолитиков должен способствовать тому, чтобы мочевой пузырь растянулся до своей физиологической нормы. В это время обычно сохраняется частичное недержание мочи, необходимое для поддержания низкого давления в мочевом пузыре и его нормального развития, а также сохранения функции почек.
Затем проводится пластика шейки мочевого пузыря. Эта операция необходима для устранения недержания мочи, когда ребенок достигает возраста старше 5,5 лет, чтобы в школу он смог уже пойти как все сверстники — без памперсов. Цель хирургического лечения — полностью восстановить основной механизм естественного удержания мочи.
Завершающий этап лечения бывает нужен в периоде полового созревания. Девочкам может понадобится окончательная функциональная и эстетическая реконструкция наружных половых органов, а мальчикам — физиотерапия или финальная коррекция по удлинению полового члена.

От чего зависит эффективность хирургического лечения?
Я считаю, что 70 % успеха зависит от уровня профессионализма врачей в вопросах лечения экстрофии и выхаживания после операций и 30 % — от того, насколько точно и последовательно родители ребенка следуют рекомендациям врача после операции.
Независимо от своей профессии, родители должны погрузиться в проблему, понимать суть проводимого лечения, чтобы говорить с лечащим врачом на одном языке. Очень важно задавать вопросы врачу, находясь в клинике. Это самый короткий путь к обретению знаний и навыков. Только при таком условии получится адекватно реагировать на изменения в состоянии ребенка, своевременно информировать лечащего врача и выполнять требуемые манипуляции дома: при необходимости катетеризировать мочевой пузырь, проводить гигиену половых органов, вовремя выявлять наличие воспаления в мочевом пузыре и своевременно бороться с ним вместе с врачом.
Мой принцип в том, что врач должен постоянно находиться на связи с прооперированным пациентом, чтобы грамотно вести его от одного этапа лечения к другому, вовремя реагируя на возможные изменения. На базе нашего Центра такая возможность пациентам предоставлена.
По нашим данным, при своевременном и грамотно проведенном многоэтапном лечении прогноз для жизни во взрослом возрасте благоприятен: в 100 % случаев пациенты удерживают мочу. В 70 % создают семьи и рожают детей. У четверти пациентов полное удержание мочи достигается после выполнения кишечной пластики мочевого пузыря и создания удерживающей стомы для периодической катетеризации. Остальные дети (> 70 %) самостоятельно мочатся и удерживают мочу.
Проводятся ли перечисленные вами операции по полису ОМС?
Безусловно, весь комплекс хирургических вмешательств при экстрофии мочевого пузыря для граждан России, имеющих полис ОМС, выполняется бесплатно вне зависимости от того, в каком регионе проживает ребенок. Это огромная заслуга отечественного здравоохранения, поскольку за рубежом за аналогичные операции пациентам приходится выплачивать медицинским клиникам огромные суммы.
Всем родителям «детей-экстрофиков» хочу посоветовать: не стоит паниковать и соглашаться на операцию сразу после выписки из роддома. Изучите проблему со всех сторон, почитайте необходимую литературу в интернете и в частности на моем сайте или задайте вопросы по почте Ceugr@yandex.ru и прооперируйте малыша у квалифицированного специалиста в оптимальные для данного заболевания сроки. Даже если для этого придется приехать в Москву из отдаленного уголка нашей Родины, результат того стоит!
|
|
Источник: информационный проект
«Москва — столица здоровья»
